El suicidio o intento de suicidio no es una conducta infrecuente en nuestra sociedad. La tasa de suicidio en España es del 12,6 por cada 100.000 habitantes entre los varones y del 3.9 entre las mujeres. En los adolescentes y adultos jóvenes, el suicidio junto a los accidentes de circulación son las dos causas más frecuente de muerte. En el subgrupo de edad comprendido entre los 40 y los 70 años este riesgo se reduce, aumentando nuevamente en la tercera edad. Si estas cifras parecen elevadas todavía lo son mucho más las que hacen referencia a los intentos de suicidio que no acaban en fallecimiento de la persona. Éstos, a diferencia del suicidio consumado, son tres o cuatro veces más frecuentes en las mujeres que en los hombres.
Se calcula que aproximadamente el 95% de los suicidios e intentos de suicidio los realizan personas afectas de un trastorno mental. Los trastornos mentales que con más frecuencia se asocia a un intento de suicidio (consumado o no) son los trastornos depresivos.
La respuesta es que no (ver Tabla). Los síntomas diana que motivan la discapacidad en un trastorno depresivo son la pérdida de ilusión y/o la pérdida de confianza en uno mismo. Por el contrario, en los trastornos de ansiedad no existe la alteración del estado de ánimo como síntoma primario; en los trastornos de ansiedad el síntoma inicial característico es la sensación de pérdida de control, bien sea en el ámbito de lo físico (por presentar síntomas corporales no filiados mantenidos –trastorno de ansiedad generalizada- o de aparición brusca y de breve duración pero recurrentes en el tiempo - trastorno de pánico-), bien sea en el ámbito de lo cognitivo (por presentar pensamientos reiterativos amenazantes no deseados –trastorno hipocondríaco-) o en ambos ámbitos (fobia social o en cualquiera de ellos si son de larga evolución).
Con independencia de que los trastornos depresivos y los trastornos de ansiedad sean trastornos con síntomas iniciales claramente diferenciados, es cierto que con frecuencia los trastornos de ansiedad de larga evolución presentan manifestaciones clínicas que pueden hacer difícil el diagnóstico diferencial con un trastorno depresivo. Aunque con menos frecuencia pero a veces esta misma afirmación puede aplicarse a los trastornos depresivos de larga evolución, pero en el sentido inverso (trastornos depresivos a los que se añaden progresivamente síntomas que dificultan el diagnóstico diferencial con un trastorno de ansiedad).
| Trastorno depresivo versus trastorno de ansiedad | ||
| Transtorno depresivo |
El síntoma inicial principal es la pérdida de ilusión y/o la pérdida de confianza en uno mismo |
|
|
Trastorno de ansiedad |
El síntoma inicial principal es la sensación de pérdida de control |
|
Globalmente hablando cabe afirmar que no hay una edad de inicio característica de los trastornos depresivos, siendo posible experimentarlos a cualquier edad. No obstante, la edad de inicio más frecuente sí difiere de un tipo de trastorno depresivo a otro.
- Los trastornos adaptativos se presentan con la misma prevalencia a cualquier edad.
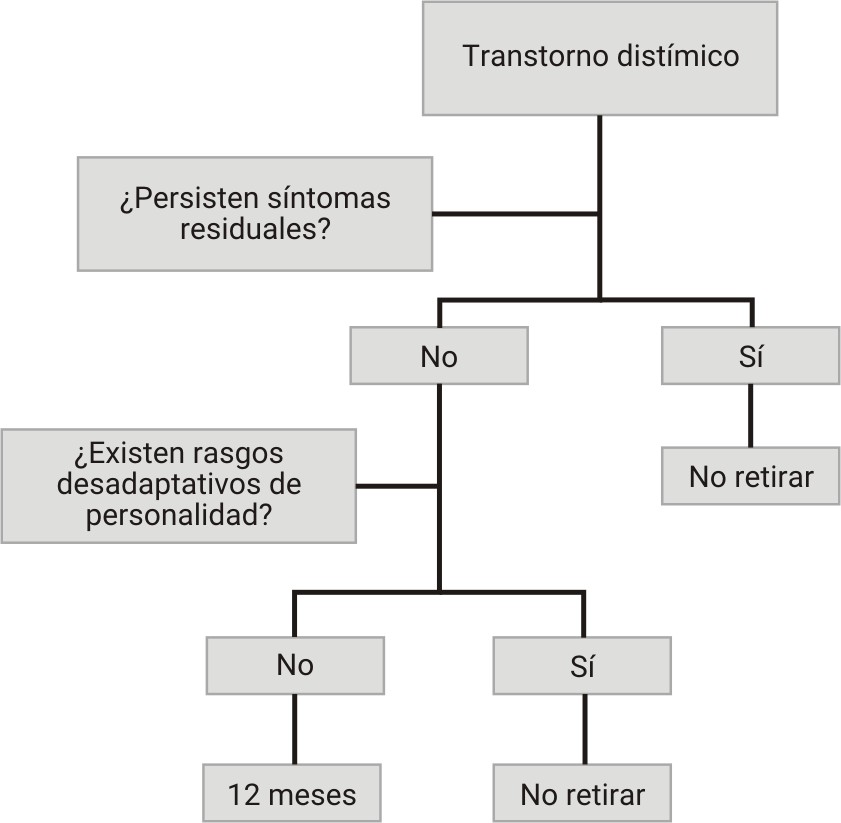
- El trastorno distímico suele iniciarse en la etapa de adulto joven o de adulto, siendo infrecuente su inicio en la tercera edad.
- Los episodios depresivos (depresión mayor) son más frecuentes en el adulto y en el anciano que en el adulto joven.
No disponemos de datos que permitan sugerir ningún tipo de relación hereditaria en lo referente a los trastornos adaptativos Por el contrario, la existencia de antecedentes familiares de trastornos depresivos sí aumenta discretamente la predisposición a padecer un trastorno depresivo del tipo episodio depresivo (depresión mayor) o trastorno distímico.
Determinadas características del trastorno depresivo, como la gravedad del mismo y la edad de inicio precoz, se asocian a una mayor predisposición genética. No obstante, incluso en estos casos concretos, el componente genético de este tipo de trastornos depresivos es muy inferior a la de otros trastornos psiquiátricos, como puede ser el trastorno bipolar o la esquizofrenia.
Hasta el momento, no se ha podido demostrar ninguna asociación causal entre una alteración genética concreta y el padecimiento de un trastorno depresivo.
Oficialmente no existe este diagnóstico. Extraoficialmente, sí se sugiere la existencia de individuos con una personalidad depresiva. Los siguientes serían los síntomas característicos:
- estado de ánimo habitual presidido por sentimientos de abatimiento, tristeza, desánimo, desilusión e infelicidad
- la concepción que el sujeto tiene de sí mismo se centra principalmente en sentimientos de impotencia, inutilidad y baja autoestima
- tendencia a la autodescalificación
- tendencia a la cavilación y preocupación constante
- tendencia a criticar, juzgar y llevar la contraria a los otros
- pesimista
- tendencia a sentirse culpable o arrepentido.
En base a esta definición, la personalidad "depresiva" o trastorno de personalidad depresivo, tendría una gran similitud con el trastorno distímico. El trastorno de personalidad depresivo, a diferencia del trastorno distímico, tendría su inicio en la adolescencia (como cualquier otro trastorno de personalidad) y, en principio, persistiría de forma más o menos intensa a lo largo de toda la vida; asimismo, en el trastorno de personalidad depresivo no existiría una pérdida brusca de satisfacciones, sino que nunca habrían llegado a existir.
No sabemos a ciencia cierta la respuesta a esta cuestión. No obstante, la experiencia clínica sugiere que el abuso crónico de alcohol favorece la aparición de un síndrome depresivo-like caracterizado por apatía, labilidad afectiva (facilidad para presentar cambios de humor bruscos) e irritabilidad. La evolución de dicho síndrome suele estar claramente asociada al mantenimiento o no mantenimiento del abuso y no tanto a la utilización o no utilización de los tratamientos antidepresivos habituales.
Desde hace décadas existe en medicina la hipótesis, no demostrada, de que los cambios hormonales que experimenta la mujer durante el ciclo menstrual, el embarazo, el posparto y la menopausia podrían ser una de las causas de la elevada incidencia de trastornos depresivos en el sexo femenino.
El embarazo, el posparto y la menopausia son etapas de la vida de la mujer en las que hay un aumento en la incidencia de trastornos depresivos. Asimismo, en el contexto del ciclo menstrual femenino fisiológico hasta un 5% de las mujeres presenta un subtipo de trastorno depresivo “menor” denominado trastorno disfórico premenstrual. Este trastorno consiste en la presencia durante los últimos 7-10 días del ciclo y los primeros 2-4 días del siguiente ciclo de irritabilidad, labilidad afectiva (facilidad para presentar cambios de humor bruscos), tristeza y sensación de tensión mantenida.
Desconocemos cuál sería el mecanismo mediante el cual estos cambios hormonales predispondrían a la aparición de los trastornos depresivos; lo que sí que sabemos es que las diferentes hormonas sexuales femeninas (progesterona y estrógenos) tienen receptores propios en diversas áreas del cerebro.
Parece que existirían mujeres con más vulnerabilidad a estos cambios hormonales, de tal forma que quien ha experimentado un trastorno disfórico premenstrual u otro tipo de trastorno depresivo coincidiendo con un cambio hormonal (embarazo o posparto), tendría un mayor riesgo de padecer en el futuro recaídas clínicas coincidiendo con intensas fluctuaciones hormonales (embarazo, posparto, menopausia) que quien no ha tenido nunca un trastorno depresivo.
El uso de métodos anticonceptivos hormonales no parece predisponer al desarrollo de ningún trastorno depresivo propiamente dicho aunque sí podrían asociarse al ocasional desarrollo de síntomas afectivos leves.
Durante varias décadas se ha sugerido que la causa de los trastornos depresivos (en particular del episodio depresivo –o depresión mayor-) sería la existencia de una disminución de los niveles de serotonina en el cerebro. Nunca ha podido demostrarse este hecho. Por tanto, a día de hoy, no estaría justificado el evaluar los niveles en sangre de serotonina con la finalidad de facilitar o descartar el diagnóstico de episodio depresivo.
Por otra parte, el realizar una evaluación de los niveles en sangre de serotonina añade un importante factor confusión. Los márgenes de “normalidad” que se sugieren en la hoja de resultados de los análisis hacen referencia a márgenes de normalidad para individuos en tratamiento experimental con triptófano (molécula que el cuerpo utiliza para fabricar la serotonina). El tratamiento experimental con triptófano da lugar a niveles de serotonina en sangre artificialmente (e inútilmente) elevados; si evaluamos con este margen de normalidad “artificial” a individuos que no están ingiriendo aportaciones extras de triptófano, los niveles en sangre de serotonina aparecen “anormalmente” bajos (cuando en realidad son normales).
Desde el año 1840 las sales de litio se han utilizado en medicina para tratar diversas enfermedades. Inicialmente las sales de litio adquirieron especial relevancia en el tratamiento de la gota. Fue aproximadamente en el año 1880 cuando se describió la posible utilidad terapéutica de las sales de litio en el tratamiento de algunos tipos de depresión. A pesar de que han transcurrido 130 años desde esas primeras observaciones, seguimos desconociendo el mecanismo por el cual las sales de litio pueden ser útiles en el tratamiento de ciertos trastornos depresivos y, en particular, en el trastorno bipolar.
Hasta el momento no disponemos de ninguna evidencia que sugiera una asociación entre alteración en la concentración sanguínea de litio y el desarrollo de un trastorno psiquiátrico. Por tanto, con finalidad diagnóstica, no debemos solicitar un análisis de niveles de litio en sangre.
Realizar este estudio analítico no sólo no aporta información útil sino que además aporta un factor de confusión. Dado que los márgenes de normalidad que se sugieren en los análisis de litio hacen referencia a pacientes en tratamiento con litio, solicitar dichos análisis con finalidad diagnóstica a quien no realiza tratamiento con este elemento es condenarlo a la obtención de unos niveles en sangre supuestamente anómalos.
Con independencia de la inutilidad diagnóstica de solicitar niveles de litio en sangre, cabe recordar que sí es de gran utilidad solicitar niveles de litio en sangre a personas que, en el contexto de un trastorno depresivo o un trastorno bipolar, realizan tratamiento con litio. En este caso, conocer periódicamente los niveles de litio en sangre nos permitirá prescribir la dosis de carbonato de litio más adecuada para cada sujeto.
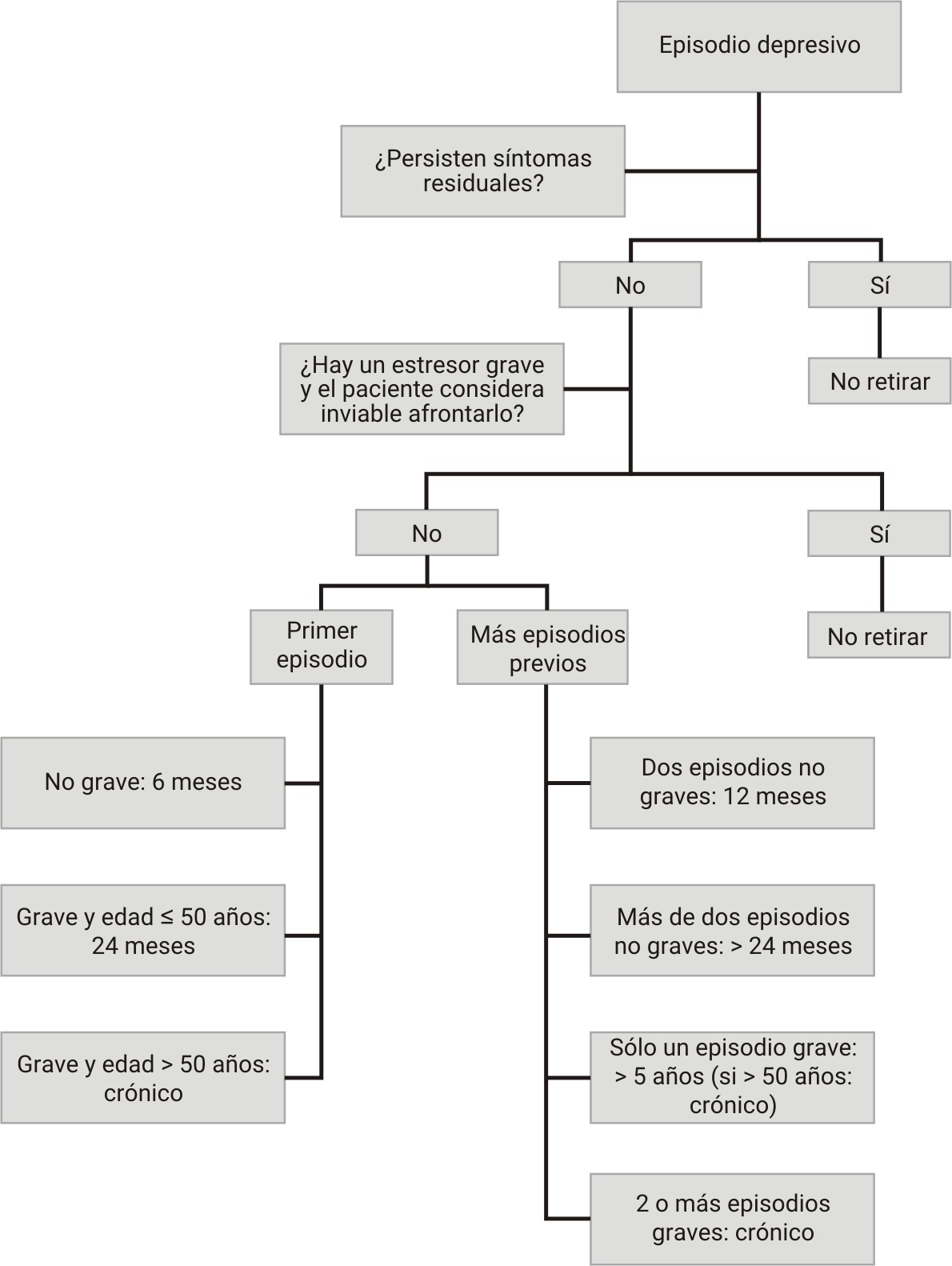
Una idea clave a tener en cuenta para responder a esta cuestión es que la mayor parte de los trastornos depresivos tienen una elevada tendencia a las recaídas. No todos los pacientes tienen recaídas, pero sí que es muy frecuente que las haya. En base a esta tendencia elevada a las recaídas en la práctica clínica nos encontramos frecuentemente con dudas respecto a cuál debe ser el momento de empezar a retirar el tratamiento.
Las diversas guías clínicas suelen sugerir un patrón rígido de actuación respecto al cuándo retirar el tratamiento antidepresivo basado exclusivamente en el número de episodios previos (a más episodios previos más riesgo de recaída y, por tanto, mayor duración del tratamiento farmacológico antidepresivo) y en la edad del paciente (a más edad más riesgo de recaída y, por tanto, mayor duración del tratamiento farmacológico antidepresivo). No obstante, en la práctica clínica suele realizarse un planteamiento terapéutico claramente más individualizado en el que se tienen en cuenta muchos más factores a la hora de decidir la duración del tratamiento farmacológico. Este hecho se debe a que probablemente no son dos los únicos factores clave (edad del paciente y número de episodios previos) a la hora de establecer el riesgo de recaída sino muchos más.
Para decidir cuando retirar el tratamiento farmacológico, dado que no es posible asegurar al 100% quien tendrá una recaída y quien no la tendrá, también es importante considerar cuáles son los riesgos previsibles de una futura recaída, es decir, qué intensidad o nivel de gravedad suelen tener los episodios depresivos de esa persona. Este hecho vale la pena tenerlo en cuenta porque las características clínicas y evolutivas del trastrono depresivo de un mismo paciente suelen ser siempre muy parecidas; en consecuencia, cuando un paciente ha presentado síntomas depresivos graves es probable que en futuras recaídas se mantenga dicha gravedad clínica. ¿A qué nos referimos con gravedad?
- Ideas de suicidio intensas.
- Síntomas psicóticos.
- Respuesta lenta al tratamiento o con resistencia al mismo.
- Dificultad por parte del paciente (y/o de los allegados) para reconocer los primeros síntomas depresivos (por tanto, es de prever que se retrasará mucho su llegada al médico en caso de nueva recaída).
Teniendo en cuenta estos dos factores (riesgo de recaída y gravedad esperable de esa recaída) podemos tomar decisiones clínicas más adecuadas. A la hora de decidir qué momento es el adecuado para retirar el tratamiento farmacológico antidepresivo pueden tenerse en cuenta los esquemas descritos en las siguientes figuras.

NOTA: el período de tiempo que sugerimos hace referencia a desde que remitieron los síntomas (¡no desde que se inició el tratamiento!)
NOTA: el período de tiempo que sugerimos hace referencia a desde que remitieron los síntomas (¡no desde que se inició el tratamiento!)
NOTA: el período de tiempo que sugerimos hace referencia a desde que remitieron los síntomas (¡no desde que se inició el tratamiento!)
En primer lugar se hace necesario clarificar dos aspectos relacionados con esta cuestión:
- Se desconoce si hay más riesgo de recaída de un trastorno depresivo por el hecho de retirar el tratamiento farmacológico antidepresivo de forma brusca que al hacerlo de forma progresiva. Es decir, la idea tan ampliamente extendida de que es indispensable retirar el tratamiento antidepresivo progresivamente no está demostrada que sea cierta.
- La dosis de antidepresivo que debe prescribirse para evitar la recaída de un trastorno depresivo es la misma que permitió curar el trastorno depresivo. La idea tan ampliamente extendida de que una vez que han remitido los síntomas agudos de un trastorno depresivo podemos reducir parcialmente la dosis de antidepresivo no se ha demostrado que sea correcta.
Una vez aclaradas estas dos cuestiones sí es posible responder a las preguntas planteadas.
El motivo principal por el que se aconseja reducir la dosis de forma progresiva no es el riesgo de recaída sino el intento de evitar en la medida de lo posible la aparición de efectos secundarios desagradables (que no graves) asociados a la retirada brusca de un antidepresivo. A los efectos secundarios debidos a la retirada brusca de un antidepresivo se les denomina síndrome de discontinuación (se describe exhaustivamente en la siguiente Pregunta Frecuente).
Una vez se ha decidido empezar a retirar el fármaco, la reducción de dosis se suele realizar por etapas de, como mínimo, 4 semanas. La justificación teórica de esta reducción de dosis por etapas es que el efecto clínico de una dosis determinada es probable que se mantenga hasta 3 ó 4 semanas después del cambio de dosis. De esta forma, la reducción por etapas permitiría que, entre una reducción de dosis y la siguiente, transcurra el tiempo necesario para poder evaluar si hay o no un empeoramiento clínico.
Algunos fármacos antidepresivos se pueden retirar en tan sólo dos etapas (primero se reduce la dosis al 50% y, posteriormente, se retira el 50% restante). No obstante, lo que se hace habitualmente es retirar una cantidad de milígramos concreta en cada reducción de dosis y, por tanto, el número de etapas desde la dosis inicial hasta la retirada total del fármaco suele depender de la dosis inicialmente prescrita. En la tabla adjunta se describe, antidepresivo por antidepresivo, el número de milígramos que habitualmente se reduce en cada cambio de dosis.
|
Citalopram, fluoxetina, paroxetina
|
10 |
| Escitalopram | 5-10 |
| Fluvoxamina y sertralina | 50 |
| Duloxetina | 60 |
| Venlafaxina retard | 75 |
| Desvenlafaxina | 50 |
| Vortioxetina | 5 |
| Clomipramina | 37.5 |
| Imipramina | 50 |
| Nortriptilina | 25 |
| Agomelatina | 25 |
| Bupropion | 150 |
| Mirtazapina | 7.5-15 |
Aproximadamente un 20% de las personas que dejan de tomar bruscamente un fármaco antidepresivo presenta un síndrome de discontinuación, siendo muy inferior su incidencia si la retirada es progresiva. Aunque es muyinfrecuente que suceda, pero también puede aparecer un síndrome de discontinuación tras una reducción parcial de dosis.
Los síntomas más frecuentes son: cefalea, sensación de inestabilidad, sensación distérmica (sensación raras de frío-calor), inquietud, náuseas, parestesias (hormigueos) en extremidades y diarrea. Los síntomas del síndrome de discontinuación suelen ser leves y de inicio rápido tras la retirada brusca del fármaco. Los síntomas suelen aparecer ya en el primer o segundo día tras la retirada del fármaco y, normalmente, desaparecen en 1 ó 2 semanas, aunque no es excepcional que se prolongue durante varias semanas.
El síndrome de discontinuación puede observarse tras la retirada de prácticamente cualquier fármaco antidepresivo. El síndrome de discontinuación con fluoxetina es excepcional; por el contrario, con paroxetina y con venlafaxina la incidencia del mismo es especialmente elevada (probablemente superior al 50% de los casos).
El síndrome de discontinuación no requiere de ningún tratamiento específico. Tal y como hemos comentado los síntomas suelen ser leves y remiten espontáneamente en escasos días. No obstante, cuando un paciente desarrolla un síndrome de discontinuación muy intenso puede ser aconsejable el instaurar nuevamente el tratamiento y una o dos semanas después reiniciar nuevamente la retirada del mismo, pero de forma mucho más gradual.
Una idea muy importante es que el síndrome de discontinuación no tiene nada que ver con una recaída de la enfermedad. Cuando se retira un fármaco antidepresivo, su efecto antidepresivo y ansiolítico se prolonga por un período mínimo de 3 ó 4 semanas. En consecuencia, cuando retiramos un fármaco antidepresivo, si se produce una recaída los síntomas de esta aparecen a partir de la tercera o cuarta semana sin tratamiento. Además, en los casos en los que se produce una recaída los síntomas no son los del síndrome de discontinuación sino los propios de la enfermedad de base.
| Incidencia | 20% (aunque depende mucho del antidepresivo concreto) |
| Inicio | 1er ó 2º día tras la retirada del fármaco (o tras reducción de dosis) |
| Duración | 1-2 semanas |
| Síntomas frecuentes | Cefalea Sensación de inestabilidad Sensación distérmica Inquietud Molestias digestivas (náuseas, diarrea) Parestesias |
Lo primero que llama la atención al intentar responder a esta cuestión es la escasez de información bibliográfica al respecto. Partiendo de este supuesto, tres ideas claves permiten responder a esta cuestión.
- En los primeros días de tratamiento diversos fármacos antidepresivos pueden producir una discreta sedación. Algunos ejemplos ya comentados de antidepresivos que frecuentemente producen cierta somnolencia diurna inicial son la mirtazapina, la fluvoxamina y la clomipramina. Es importante recordar que este efecto suele ser transitorio y leve. Por otra parte, el alcohol por sí mismo también puede producir cierta somnolencia. En base a estos dos hechos (el alcohol puede producir cierta somnolencia y algunos fármacos antidepresivos también pueden ocasionar somnolencia diurna inicial) se entiende que el consumo combinado de alcohol y fármacos antidepresivos, sobre todo en los primeros días del tratamiento antidepresivo, puede provocar una sensación de sueño superior a la que tendríamos al tomar o sólo alcohol o sólo fármacos antidepresivos.
- El consumo crónico de alcohol puede reducir la eficacia de los fármacos antidepresivos. El consumo continuado (no puntual) de cantidades elevadas de alcohol puede comportar un aumento en la velocidad de metabolización hepática de diversas sustancias (es decir, la velocidad a la cual el hígado destruye el fármaco que ingerimos). Entre estas sustancias no sólo cabría citar el alcohol sino también diversos fármacos antidepresivos. Este aumento de la velocidad de metabolización hepática de los fármacos antidepresivos comportaría, clínicamente hablando, una reducción en la eficacia de los mismos. La consecuencia final de todo ello sería que para que un fármaco antidepresivo sea útil en personas consumidoras de cantidades elevadas de alcohol sería necesario prescribirlos a dosis superiores a las habituales.
- Probablemente, el alcohol por sí mismo predispone a padecer un trastorno depresivo. Dos observaciones derivadas de la asistencia clínica permiten sugerir esta asociación. La primera de ellas es que en personas sin antecedente personal de trastorno depresivo aumenta la incidencia del mismo tras iniciarse el consumo de alcohol. La segunda observación es que cuando una persona que bebe alcohol en cantidades elevadas padece un trastorno depresivo no suele ser posible curar dicho trastorno depresivo si antes no ha cesado el consumo elevado de alcohol.
En base a estos tres hechos descritos, ¿qué es posible sugerir respecto al consumo combinado de alcohol y fármacos antidepresivos y respecto a las consecuencias del consumo de alcohol sobre la evolución de los trastornos depresivos?:
- Durante los primeros días de la toma de un fármaco antidepresivo es posible que el paciente presente cierta sedación o somnolencia. La probabilidad de que esto suceda es superior si el individuo consume simultáneamente alcohol.
- Si un paciente toma alcohol de forma crónica es probable que requiera dosis de fármacos antidepresivos superiores a las habituales. A mayor consumo de alcohol más probablemente será necesario este aumento de dosis.
- Si un paciente consume alcohol de forma crónica y en cantidades elevadas, es más probable que padezca un trastorno depresivo.
- Los trastornos depresivos en consumidores de cantidades elevadas de alcohol suelen responder peor al tratamiento farmacológico antidepresivo que los trastornos depresivos en no consumidores crónicos de cantidades elevadas de alcohol.
- El consumo ocasional o el consumo moderado diario de alcohol no estaría contraindicado en pacientes que toman fármacos antidepresivos.
La respuesta a esta pregunta es siempre compleja en medicina. La duda que se plantea es qué es mejor (o menos malo), exponer a la madre (y al feto) a una recaída del trastorno depresivo o exponer al feto al fármaco antidepresivo. La complejidad en este caso parte de la siguiente disyuntiva:
- El riesgo de recaída de un trastorno depresivo durante el embarazo en mujeres a las que recientemente hemos retirado el tratamiento farmacológico antidepresivo es elevado (probablemente cercano al 50%).
- Si no retiramos el tratamiento farmacológico antidepresivo y la paciente se queda embarazada, el feto estará en contacto con el fármaco antidepresivo.
La legislación actual impide realizar los estudios necesarios para poder conocer con certeza el riesgo de toxicidad fetal de los fármacos. No obstante, a falta de estudios metodológicamente adecuados, sí disponemos de una amplia experiencia clínica en la utilización de la mayor parte de los fármacos antidepresivos durante el embarazo; de esta experiencia se derivan las siguientes afirmaciones:
- Citalopram, fluoxetina, fluvoxamina, sertralina, venlafaxina retard y los antidepresivos tricíclicos (clomipramina, imipramina, nortriptilina) no parecen estar asociados a un mayor riesgo de malformaciones fetales. Todos ellos y, en particular fluoxetina (por su amplísima experiencia en personas embarazadas), serían los fármacos antidepresivos de elección en la mujer gestante.
- La paroxetina podría favorecer más que otros fármacos antidepresivos la aparición de malformaciones congénitas. Por este motivo, en la medida de lo posible, debería evitarse la prescripción de paroxetina en mujeres embarazadas.
- Los antidepresivos IMAOs (fenelzina) probablemente aumentan el riesgo de malformaciones en el feto. Deben evitarse durante el embarazo.
- Agomelatina, bupropion, duloxetina, mirtazapina, desvenlafaxina, vortioxetina y, en menor medida escitalopram, por ahora deberían evitarse en mujeres embarazadas dada la todavía escasa experiencia existente en pacientes embarazadas.
- No hay indicios claros de que el contacto del feto con los fármacos antidepresivos pueda motivar alteraciones en el desarrollo psicomotor del niño.
Al igual que sucede con la cuestión embarazo y fármacos antidepresivos de la pregunta anterior, la información existente respecto a lactancia y fármacos antidepresivos es muy pobre. Asimismo, dicha bibliografía adolece de una metodología científica que permita llegar a conclusiones respecto al posible riesgo que los fármacos antidepresivos tendrían sobre el lactante. Lo que sí que es perfectamente conocido es que los antidepresivos disponibles en el mercado alcanzan la leche materna y que, por tanto, los lactantes de madres en tratamiento con fármacos antidepresivos están expuestos a dichos fármacos.
Dada la imposibilidad de basar nuestra actuación clínica en la bibliografía existente, los siguientes aspectos pueden sernos de utilidad a la hora de tomar decisiones clínicas:
- La experiencia clínica no sugiere la existencia de efectos secundarios médicamente complejos en el lactante de madres que toman fármacos antidepresivos. La experiencia con diversos antidepresivos ISRSs (fluoxetina en particular) es especialmente abundante.
- No obstante, globalmente hablando, dada la ausencia de información médica consistente cabe partir de la idea de que se desaconseja el uso de la lactancia materna en madres que toman fármacos antidepresivos. Por tanto, la recomendación médica inicial debe ser que en cada caso individual intentemos priorizar o lactancia materna o toma de fármacos antidepresivos.
En el año 2003 se inició una polémica por la posibilidad de que los fármacos antidepresivos aumentaran el riesgo de suicidio. El origen de esta polémica fue un estudio en el que se observó que los niños y adolescentes con un trastorno depresivo que recibían tratamientos farmacológicos antidepresivos tenían un riesgo superior de presentar ideas de suicidio o de intentar suicidarse que los niños y adolescentes afectos de un trastorno depresivo que no recibían dicho tratamiento. De estos resultados se realizaron diversas generalizaciones sin base científica.
- El estudio no observó que hubiese más suicidios entre los pacientes que tomaban tratamiento farmacológico antidepresivo que entre los que no recibían dicho tratamiento. Lo que observaron los autores era que los pacientes que recibían tratamiento farmacológico antidepresivo tenían con más frecuencia ideas o intentos de suicidio (¡no más muertes por suicidio!) que los pacientes que no recibían tratamiento farmacológico. ¡Entre los más de 4000 pacientes evaluados en ese estudio no hubo ningún suicidio consumado!
- El estudio no demostró a qué se debía este aumento de ideas e intentos de suicidio. Los autores del estudio sugirieron que con las técnicas estadísticas actuales no podían afirmar con seguridad que la causa de la mayor frecuencia de ideas e intentos de suicidio se debiese a la administración de fármacos antidepresivos.
- Este estudio sólo evaluó pacientes menores de edad. Ni los autores del estudio ni las autoridades sanitarias sugirieron modificar las pautas de tratamiento habituales entre los pacientes mayores de edad afectos de un trastorno depresivo.
¿Qué novedades hay al respecto?
- Un estudio posterior describió que en Inglaterra en el período 2004-2005 coincidiendo con una reducción del 40% en la prescripción de fármacos antidepresivos a pacientes menores de edad afectos de un trastorno depresivo, ni los ingresos hospitalarios por intentos de suicidio ni los suicidios consumados se habían reducido entre la población menor de edad.
- Otro estudio posterior describió que en EEUU en el año 2004 coincidiendo con una reducción del 20% en la prescripción de fármacos antidepresivos a pacientes menores de edad con diagnóstico de trastorno depresivo, la tasa de suicidios consumados entre la población menor de edad había aumentado un 15%.
Los resultados de estos dos estudios no apoyarían la idea de que los fármacos antidepresivos ocasionen un aumento del riesgo de suicido entre los niños y adolescentes afectos de un trastorno depresivo.
La impresión claramente mayoritaria entre los clínicos es que realmente la relación entre toma de fármacos antidepresivos e ideas de suicidio es más que discutible.
El tratamiento cognitivo-conductual se fundamente en los siguientes hechos y objetivos terapéuticos.
| Hecho | Objetivo terapéutico |
| Las conductas se aprenden y se mantienen en base a los mismos procedimientos | Esos mismos procedimientos serán útiles para modificar las conductas inadaptadas |
| El ambiente tiene una influencia importante en el aprendizaje y mantenimiento de las conductas | La intervención sobre el ambiente puede modificar las conductas inadaptadas |
| El objetivo del tratamiento psicológico es la conducta inadaptada | Es necesario identificar la conducta inadaptada y analizar su relación con factores desencadenantes sobre los que poder incidir |
| Entre la situación ambiental y la conducta existe un proceso cognitivo (pensamiento o razonamiento) (por ejemplo: al ver en el reloj que llegamos tarde, podemos concluir “sabrán disculparme el retraso” o “este error nunca me lo perdonarán” | Es necesario identificar el proceso cognitivo distorsionador para poder modificarlo |
| El proceso cognitivo puede facilitar la aparición de reacciones fisiológicas no confortables (taquicardia, sensación disneica, etc.) que intensifican creencias erróneas | Es necesario aprender a reconocer y controlar esas sensaciones fisiológicas no confortables |
En base a estos puntos clave es fácilmente entendible el planteamiento del tratamiento cognitivo-conductual.
La teoría cognitiva postula que la conducta y sus consecuencias están determinadas por la manera como la persona entiende, interpreta y estructura (proceso cognitivo) el ambiente basándose en actitudes y supuestos propios que ha ido desarrollando a partir de sus experiencias y aprendizajes anteriores. Estos procesos de evaluación son universales, los realizamos todas las personas, pero el significado finalmente atribuido a cada condición ambiental o experiencia es particular de cada individuo. El resultado de esta evaluación se expresa en forma de etiquetas, valoraciones o definiciones muy concretas, las cuales incorporamos a nuestro lenguaje interno o discurso particular, el cual mantenemos constantemente con nosotros mismos y en el que describimos lo que vemos, lo que sentimos, lo que nos está pasando, lo que harán los otros, etc. La repetición continuada de estas valoraciones individuales en nuestro discurso interno puede llegar a activar determinadas emociones o sentimientos, que a su vez influirán y condicionarán el cómo la persona sigue evaluando, etiquetando y determinando el qué y el cómo se enfrenta tanto a la vida en general como a las experiencias concretas. Por ejemplo: si cada vez que nos encontramos con una dificultad pensamos de forma automática que “no aprenderé nunca” y que “todo lo hago mal” es más probable que a la larga nos sintamos más inseguros y desanimados; por el contrario, si decimos “es más difícil de lo que había previsto”, “necesitaré un poco más de tiempo para resolverlo” es más probable que nos sintamos con energía para continuar afrontando la dificultad.
Por su parte, el conductismo interpreta los síntomas de una enfermedad como una conducta alterada, por una relación inadecuada entre estímulo y respuesta. Modificando el ambiento y/o cambiando la conducta (por eliminación, modulación o instauración de una nueva conducta, que se aprende y se practica durante el tratamiento psicológico) será posible mejorar el síntoma. A título de ejemplo, si la conducta de la persona va seguida de un premio o de una sensación gratificante es mucho más probable que se repita; si cada vez que se presenta una conducta no se asocia a ningún cambio en el ambiente ni a ninguna emoción en particular, es más posible que la conducta se deje de realizar y se extinga.
El tratamiento cognitivo-conductual es el procedimiento terapéutico dirigido a identificar y modificar los procesos cognitivos que facilitan la aparición de conductas inadaptadas con el objetivo final de obtener emociones y conductas menos distorsionadoras. Evidentemente, el tratamiento psicológico cognitivo-conductual no tiene por finalidad el tratar las conductas, cogniciones y/o emociones transitorias asociadas a las diversas vicisitudes del día a día. La modificación cognitiva y conductual tiene sentido clínico cuando los pensamientos, la conducta o las emociones son disfuncionales reflejando la presencia de un trastorno mental o cuando éstas dificultan la adaptación de la persona a los requerimientos de su vida diaria afectiva, relacional o intelectual.
Es importante tener en cuenta que el objetivo del tratamiento psicológico (o de cualquier otro tipo de tratamiento antidepresivo) no es ni que el paciente “olvide” una problemática real ni que no esté triste ni preocupado por dicha situación desfavorable. El objetivo es conseguir que el sentimiento de tristeza no interfiera tanto en las actividades diarias.
Los objetivos terapéuticos del tratamiento psicológico en el trastorno adaptativo son:
- Que el paciente no mantenga conductas que contribuyan a su tristeza o que hayan facilitado su trastorno adaptativo; por ejemplo, se intentará que en la medida de lo posible el paciente vuelva a realizar aquellas actividades que más aprecia de su vida, aunque ahora no pueda disfrutar tanto con ellas como antes. Es decir, un objetivo terapéutico será que el paciente encuentre la forma de obtener satisfacción a través de sus propias acciones.
- Que el paciente aprenda nuevas técnicas para enfrentarse a situaciones de estrés presentes y futuras. Por ejemplo, que el paciente no sobrevalore de forma extrema las consecuencias de un problema y que sea consciente de que independientemente de la gravedad del problema, suele ser posible reducir las consecuencias del mismo.
Que el paciente aprenda técnicas para afrontar mejor sus sentimientos de tristeza, rabia, ansiedad, timidez o pánico.
En base a la elevada eficacia antidepresiva del tratamiento electroconvulsivo, desde hace décadas existe en la comunidad médica un enorme interés por obtener una alternativa terapéutica al electroshock que, manteniendo el objetivo de producir una estimulación eléctrica, no requiera de anestesia ni, si es posible, de la provocación de una convulsión electroencefalográfica. La estimulación magnética transcraneal es una técnica no cruenta que reúne dichos criterios (no requiere anestesia, no requiere convulsión) en la que mediante la aplicación repetida y mantenida de campos magnéticos en el área prefrontal (más o menos en la zona de las sienes) se induce una corriente eléctrica.
A pesar de haberse publicado un amplío número de estudios sobre estimulación magnética transcraneal en episodios depresivos (no en trastorno adaptativo ni en trastorno distímico) no existe un amplio consenso respecto a la eficacia del mismo. La controversia existente se debe a varios hechos. Por una parte existen aspectos metodológicos de dichos estudios que dificultan la obtención de conclusiones; por otra parte, los propios resultados respecto a su eficacia son motivo de discusión. Considerando los resultados en su conjunto, ni las tasas de remisión ni el grado de mejoría observado son especialmente elevados. Todos estos hechos justifican que la aplicación clínica de esta alternativa terapéutica todavía sea motivo de debate.
La estimulación cerebral profunda es un tratamiento quirúrgico experimental de reciente desarrollo dirigido al tratamiento de personas afectas de un episodio depresivo resistente a diversas pautas farmacológicas y al tratamiento psicológico. Por ahora, esta opción terapéutica experimental no se ha planteado como alternativa de tratamiento para pacientes afectos de un trastorno adaptativo o de un trastorno distímico.
A la espera de disponer de estudios con amplias muestras poblacionales esta técnica terapéutica está totalmente restringida al ámbito de la investigación.
La bibliografía existente respecto a la posible utilidad terapéutica de alternativas “naturales”, globalmente hablando, carece de una metodología rigurosa.
El hipérico es un producto obtenido de la planta Hypericum perforatum (también conocida como hierba de San Juan). En algunos países, como Alemania, es uno de las sustancias antidepresivas más prescritas.
No conocemos a ciencia cierta su mecanismo de acción, si bien, al igual que otros fármacos antidepresivos clásicos, probablemente actuaría aumentando la disponibilidad de diversos neurotransmisores (p.ej. serotonina, noradrenalina y dopamina) en el cerebro. La dosis terapéutica habitual se situaría entre los 500 y los 1800 mg/día.
La información bibliográfica existente permite sugerir los siguientes hechos:
- Hipérico es un fármaco antidepresivo igual de eficaz que los fármacos antidepresivos clásicos en el tratamiento agudo de síndromes depresivos leves o moderados. Su eficacia a largo plazo no está demostrada.
- Hipérico es un fármaco habitualmente muy bien tolerado. Produce efectos secundarios con menor frecuencia que los fármacos antidepresivos clásicos y con la misma frecuencia que el placebo. Los efectos secundarios más frecuentes son molestias digestivas, reacciones cutáneas de fotosensibilidad, sensación de fatiga, sensación de inquietud, cefalea y boca seca.
- Hipérico puede producir interacciones con diversos fármacos prescritos habitualmente como son los anticonceptivos orales, diversos fármacos antidepresivos, inhibidores de la proteasa y de la transcriptasa, ciclosporina, simvastatina, nifedipino y digoxina.
- Hipérico debería prescribirse con cuidado en pacientes con riesgo de anemia porque puede reducir la absorción de hierro en el intestino.
- Hipérico debería prescribirse con cuidado en pacientes con antecedente personal de trastorno bipolar porque podría favorecer la aparición de síntomas agudos de enfermedad.
- Hipérico no debe prescribirse a mujeres gestantes o lactantes.
Otros aspectos relevantes sobre la información bibliográfica disponible sobre hipérico son:
- Los datos respecto a la eficacia del hipérico en pacientes afectos de un trastorno depresivo grave son prácticamente inexistentes; por ejemplo, no disponemos de estudios sobre eficacia del hipérico en pacientes hospitalizados en el contexto de un trastorno depresivo.
- Los datos de eficacia del hipérico son especialmente favorables en los estudios realizados por médicos de Alemania (se desconoce el motivo).
- Los estudios más antiguos muestran mejores resultados sobre la eficacia del hipérico que los estudios realizados más recientemente.
Desde hace aproximadamente 20 años han sido publicados numerosos estudios centrados en la evaluación de la posible utilidad terapéutica de la actividad física sobre los trastornos depresivos. Globalmente hablando, dichos estudios sugieren que el ejercicio físico moderado ejerce un efecto profiláctico y, sobretodo, terapéutico en los trastornos depresivos leves o moderados. En los trastornos depresivos graves la prescripción de ejercicio físico como tratamiento antidepresivo, simplemente, no es factible, pues los propios síntomas depresivos, como la apatía, la pérdida de motivaciones y la pérdida de capacidad hedónica, impiden que dicho tratamiento pueda llevarse a cabo. Si bien existen diversas hipótesis, a día de hoy desconocemos el mecanismo por el cual el ejercicio físico podría ejercer su efecto terapéutico sobre los trastornos depresivos.
En base a lo aquí expuesto parece adecuado, cuando la intensidad de la sintomatología depresiva lo permite, sugerir la realización de actividad física moderada a pacientes afectos de un trastorno depresivo. No obstante, igual de importante será saber discernir qué pacientes, por la gravedad de sus síntomas depresivos, son incapaces de realizar este tratamiento. En este subgrupo de pacientes con sintomatología grave, el sugerir la realización de cualquier actividad programada (física o de cualquier otro tipo) puede ser perjudicial por agravar su sentimiento de incapacidad, de culpa y de baja autoestima.
Tres recientes publicaciones han hecho una revisión exhaustiva respecto a la posible utilidad terapéutica de la acupuntura sobre diversos trastornos psiquiátricos. A partir de estos estudios, no es posible sugerir que la acupuntura sea una alternativa terapéutica eficaz en los trastornos depresivos. No obstante, tres aspectos deben remarcarse:
- Algunos estudios han sugerido una eficacia similar de los fármacos antidepresivos y de la acupuntura.
- Las limitaciones metodológicas son especialmente llamativas en los estudios con acupuntura
- Las limitaciones metodológicas citadas junto a al amplio abanico de técnicas de acupuntura utilizadas en los estudios, limita ostensiblemente la comparación entre estudios.
La bibliografía existente (muy escasa hasta el momento) no permite sugerir la utilización ni preventiva ni terapéutica de los ácidos grasos omega-3 en los trastornos depresivos. A pesar de ello, cabe tener en cuenta ciertos aspectos.
- Varias publicaciones han sugerido una relación entre ácidos grasos omega-3 y trastornos depresivos. Por ejemplo, diversos estudios han observado una mayor incidencia de trastornos depresivos en países con dietas pobres en ácido grasos omega-3 que en países con dietas ricas en dichos ácidos grasos.
- En otros estudios lo que se ha observado es que al administrar a ratones dietas pobres en ácidos grasos omega-3, aumenta la frecuencia de síntomas depresivos en los roedores.
- Por último, otros estudios han detectado que en algunos sujetos afectos de un trastorno depresivo existirían niveles inferiores de ácidos grasos omega-3 en el líquido cefalorraquídeo (no en la sangre) que en sujetos no afectos de trastornos depresivos.
Aunque se desconoce cuál sería el mecanismo fisiopatológico entre la posible asociación entre ácidos grasos omega-3 y trastornos depresivos, dos son las explicaciones que parecen más probables.
- La primera hipótesis se basa en el hecho de que algunos trastornos depresivos podría ser una enfermedad de tipo inflamatorio. Los ácidos omega-3 son productos que inhiben la inflamación. Al reducirse la ingesta de estos ácidos grasos habría más dificultad para detener el proceso inflamatorio.
- La segunda explicación es que la carencia de ácidos omega-3 puede comportar una reducción de los niveles de serotonina en el cerebro. Como ya se ha comentado previamente en esta guía, las alteraciones en la serotonina cerebral podrían predisponer a la aparición de un trastorno depresivo.
Diversos estudios han demostrado la ineficacia de la melatonina como fármaco antidepresivo. En la mayor parte de estos estudios, el aumento de la concentración de melatonina en sangre mediante su administración como medicamento, no comportó una mejoría franca del estado de ánimo. En consecuencia, no es correcto afirmar que la melatonina es un producto antidepresivo.
Con independencia de su falta de eficacia antidepresiva, sí vale la pena comentar que, tanto en pacientes afectos de un trastorno depresivo con en sujetos sanos, la administración de melatonina suele tener un discreto efecto hipnótico transitorio.
Finalmente, cabe recordar que el triptófano tampoco ha demostrado tener utilidad antidepresiva. Este hecho contrasta con la idea ampliamente extendida en la sociedad respecto a la posible utilidad terapéutica del triptófano en los trastornos depresivos. Esta idea errónea parte del hecho de que este aminoácido es necesario para la fabricación de serotonina por parte del cuerpo humano, habiéndose deducido equivocadamente que al aumentar los niveles de triptófano en sangre aumentaremos los niveles de serotonina en cerebro. En estas deducciones hay como mínimo dos errores.
- Primero, tal y como hemos comentado a lo largo de esta guía en diversas ocasiones, no se ha demostrado que en los trastornos depresivos haya una disminución de los niveles de serotonina en sangre.
- Los estudios realizados hasta el momento sugieren que la administración de aportes extras de triptófano no se asocia a un aumento de los niveles de serotonina en el cerebro (sí en sangre).
Ante un intento de suicidio existen dos aspectos a tener en cuenta.
- El primero y más urgente es intentar que el paciente sea visitado cuanto antes por un médico. Esta visita debe tener esencialmente dos objetivos: el primero, evaluar y tratar las consecuencias físicas derivadas del intento de suicidio (posibles heridas por el traumatismo, posible efecto nocivo de las pastillas ingeridas, etc.); el segundo objetivo es evaluar el riesgo de que se produzca un segundo intento de autolesión de forma inminente. En base a este riesgo se procederá al ingreso hospitalario del paciente (si es muy elevado) o a su derivación para un seguimiento ambulatorio especializado.
- El segundo aspecto a tener en cuenta por las personas cercanas a un paciente que ha intentado suicidarse es algo parecido a lo expuesto en la pregunta “¿Cómo actuar ante un posible riesgo de suicidio?”. Debemos intentar no culpabilizar al paciente. Es bueno que el paciente vea que entendemos que él se ha visto en la necesidad de realizar esta conducta como consecuencia del malestar intenso que le producen los síntomas de la enfermedad. Con independencia de ello, pero no en el momento agudo, tanto la familia como el personal sanitario le podrán sugerir y/o enseñar conductas alternativas que puedan ayudarle en el futuro a reducir esa necesidad de acabar con su vida.
Las ideas de suicidio en el contexto de un trastorno depresivo deberían ser consideradas como un síntoma más de la enfermedad. Existe una tendencia por parte de médicos y no médicos a recriminar a la persona por presentar estas ideas (olvidándonos de que forman parte de la enfermedad), tildándolo de “cobarde” o recordándole constantemente que hay “muchas cosas interesantes en la vida”, que “la vida no te va mal” y que “mucha gente sufrirá por tu decisión”. Estos comentarios críticos suelen ser perjudiciales para el enfermo. El paciente afecto de un trastorno depresivo suele ser consciente de que objetivamente hablando no es “lógico” querer morirse, pero no sabe cómo frenar ese pensamiento; al propio paciente le asusta esa incongruencia entre lo objetivo y sus pensamientos, siendo innecesario recordarle esa incongruencia (simplemente estaremos potenciando que se sienta más culpable). Por tanto, una primera idea a tener muy en cuenta es que este tipo de comentarios críticos deberían ser evitados.
La actitud más adecuada ante la presencia del síntoma ideas de muerte suele ser comunicar al paciente que entendemos que, bajo el prisma patológicamente pesimista propio de su enfermedad, tenga o pueda tener estas ideas de suicidio. Paralelamente, evidentemente, le recordaremos que estas ideas están facilitadas por la enfermedad y que, por tanto, hay que buscar ayuda especializada urgentemente. Es decir, intentaremos que no se sienta más culpable. Además, que los allegados y los médicos evitemos hacer una crítica directa de sus sentimientos facilita que el enfermo se sienta más cercano a las personas que le rodean y, a la vez, más comprendido. Este aumento en la confianza del paciente hacia su entorno permite que comunique con más claridad sus ideas y que podamos actuar frente a ellas con más diligencia.
Por otra parte, tal y como se ha expuesto en el apartado de factores de riesgo de suicidio en el episodio depresivo, no es correcta la idea, ampliamente extendida, de que quien comunica sus deseos de morirse, no se suicida. Con independencia de si el aviso es una solicitud de ayuda (o como suele decirse de forma un tanto peyorativa “una llamada de atención”) o si es un deseo real de morirse, probablemente, el mejor planteamiento clínico sea considerar que todo persona que piensa de una manera u otra en la posibilidad de morir o de autolesionarse está experimentando un nivel de sufrimiento muy elevado. Para paliar este sufrimiento la actitud más adecuada suele ser plantear el tema desde un punto de vista médico sin hacer valoraciones personales de si es correcto o no pensar en la posibilidad de suicidarse.
Asimismo, vale la pena recordar en este punto que en gran número de países del mundo existen servicios médicos de urgencias y teléfonos de ayuda (por ejemplo, el teléfono de la Esperanza) que pueden ser de gran interés en estas situaciones extremas.
Diversos estudios han sugerido que hasta un 20% de las mujeres padecen a lo largo de su vida un trastorno depresivo. Una de las etapas de la vida en las que se considera que existe un riesgo especialmente elevado de desarrollar un trastorno depresivo es el postparto. Existen dos tipos de trastornos depresivos postparto, la llamada baby blues y la depresión postparto propiamente dicha.
Baby blues
En medicina llamamos baby blues o síntomas blues posparto a la existencia de una alteración leve en el estado de ánimo de la madre puérpera. Estos síntomas depresivos leves son muy frecuentes. La persona que padece síntomas blues postparto, más que referir sentimientos de incapacidad o falta de motivación, lo que suele manifestar es mucha inestabilidad del humor con gran tendencia al llanto. Con frecuencia además presenta irritabilidad, ansiedad, cefalea, insomnio y quejas subjetivas de falta de concentración.
El baby blues suele remitir espontáneamente en un plazo máximo de dos semanas. No es necesario ningún alguno. No se considera una enfermedad propiamente dicha.
Depresión posparto
Llamamos depresión posparto a un episodio depresivo (no trastorno adaptativo ni trastorno distímico) que se inicia en las primeras doce semanas tras el parto. La sintomatología que se observa es similar a la de cualquier episodio depresivo (depresión mayor): tristeza, bloqueo emocional, sentimientos de desesperanza y de minusvalía, insomnio, pérdida de apetito, enlentecimiento psicomotor, pensamientos recurrentes de muerte, síntomas físicos varios (molestias digestivas, cefalea, fatiga), ansiedad elevada, etc.
La depresión posparto sí requiere de tratamiento. Si no se realiza el tratamiento adecuado el episodio depresivo postparto suele prolongarse por un período de entre 6 y 12 meses. El tratamiento de la depresión postparto es similar a la de cualquier episodio depresivo. A pesar de la creencia ampliamente extendida de que con frecuencia la paciente afecta de depresión postparto tiene tendencia a agredir al hijo recién nacido, este hecho es en realidad excepcional.
Desconocemos qué motiva la elevada incidencia de trastornos depresivos durante el postparto. En las horas y días posteriores al parto se producen en el cuerpo de la mujer intensos y bruscos cambios hormonales. Dichos cambios afectan especialmente a las hormonas sexuales (estrógenos, progesterona), a la prolactina, a las hormonas tiroideas y al cortisol. Dichos cambios hormonales probablemente tengan un papel clave en el desarrollo de los trastornos depresivos del puerperio.
Aunque no podemos predecir al 100% quién padecerá un trastorno depresivo postparto y quién no, sí conocemos diversos factores de riesgo de padecer un trastorno depresivo durante el puerperio. Entre todos los factores de riesgo conocidos el haber padecido un episodio previo de depresión postparto es el que tendría una mayor poder de predicción de futuras recaídas.
| Antecedente personal de trastorno depresivo (riesgo especialmente elevado si el antecedente personal es de depresión posparto) |
| Presentar sintomatología ansiosa y/o depresiva durante el embarazo |
| Tener escaso apoyo socio-familiar durante el embarazo |
En medicina se define astenia como una sensación mantenida de fatiga y falta de vitalidad generalizada física y psicológica, que se acompaña de una pérdida de motivación y de interés por el entorno. Algunos individuos con la llegada de la primavera refieren presentar astenia. A este hecho se le denomina popularmente astenia primaveral.
No existen estadísticas publicadas que nos permitan conocer a ciencia cierta qué proporción de la población padece astenia primaveral. Probablemente el porcentaje de personas que padece astenia primaveral oscila mucho de unas áreas geográficas a otras. A mayor intensidad de los cambios climáticos de una estación a otra y a mayor brusquedad en la aparición de dichos cambios, mayor probabilidad de desarrollar astenia primaveral.
Las causas de este fenómeno no se conocen con exactitud. Dado que diversos mecanismos fisiológicos de nuestro cuerpo son claramente dependientes de las horas de luz y oscuridad, se ha sugerido que la aparición de la astenia primaveral sería una manifestación normal del proceso de adaptación del cuerpo a las nuevas condiciones de luminosidad. Este hecho justifica que desde un punto de vista estrictamente médico la astenia primaveral no sea considerada como una enfermedad propiamente dicha.
| Síntomas más característicos | sensación de fatiga generalizada falta de motivación |
| Otros síntomas | somnolencia diurna dificultad de concentración sensación de aturdimiento o de presión en la cabeza sensación de inestabilidad irritabilidad anorexia disminución de la libido |
No es un síntoma característico la presencia de insomnio; no obstante, los sujetos que padecen astenia primaveral, a pesar de haber dormido correctamente, tienen la sensación de que el sueño no ha sido reparador, de tal forma que les resulta más difícil de lo habitual el levantarse e iniciar la actividad diaria. Los síntomas de la astenia primaveral son leves. Aunque interfieren con el día a día, no impiden el mantenimiento de las obligaciones diarias. Una característica muy importante de la astenia primaveral es que la duración de los síntomas es relativamente breve. Habitualmente se produce una remisión espontánea de los síntomas en escasos días o semanas.
No existe una prueba diagnóstica objetiva para realizar el diagnóstico de astenia primaveral. La realización de una adecuada historia clínica y de una correcta exploración física serán los factores claves para llegar a su diagnóstico.
El profesional idóneo para detectar la astenia primaveral es el médico de familia. Dicho profesional tiene a su alcance los elementos necesarios para efectuar un diagnóstico acertado: el conocimiento de la salud global y de los antecedentes personales del paciente, la evaluación de la intensidad de sintomatología y de su duración y, si fuera preciso, la realización de las exploraciones complementarias pertinentes.
En lo referente al tratamiento de la astenia primaveral, lo primero que debemos recordar es lo comentado anteriormente: debemos pensar en términos de normalidad (adaptación del cuerpo a una nueva situación ambiental) y no de enfermedad. No hay evidencias científicas que nos permitan sugerir que hay un tratamiento farmacológico adecuado para la astenia primaveral. Todos los expertos coinciden en señalar que la principal clave para combatir y prevenir la astenia primaveral no son los tratamientos farmacológicos sino el mantenimiento de unos hábitos de vida saludables. En este sentido, ante la llegada de la primavera, diversas medidas higiénico-dietéticas pueden facilitar la reducción tanto de la incidencia como de la intensidad de la astenia primaveral.
| Mantener un horario regular de sueño nocturno |
| Mantener un horario regular de comida |
| Ante el deseo de permanecer tumbado o inactivo, exigirse durante las horas de luz la realización de actividades (preferiblemente al aire libre) |
| Fomentar actividades intelectuales suaves que puedan motivarnos y estimularnos |
Diversas cosas son importantes.
- Mostrar comprensión. Independientemente de si el trastorno depresivo ha aparecido como consecuencia de un desencadenante conocido o si ha aparecido de forma totalmente espontánea, es importante que el paciente note que comprendemos que una persona pueda perder el control de su estado de ánimo. La utilización de expresiones tipo “venga que no pasa nada”, “hay mucha gente que te quiere” o “pero como puedes pensar en morirte”, no suelen aportar ningún beneficio y, si acaso, pueden potenciar sentimientos de culpa y de inutilidad. Cabe tener en cuenta que en la mayor parte de las ocasiones el paciente afecto de un trastorno depresivo ya sabe que su sensación de tristeza y desesperación es desproporcionada, pero justamente su enfermedad consiste en no poder manejar bien sus sentimientos.
- Si no estamos muy seguros de la capacidad real para disfrutar (o reactividad del humor) del paciente no debemos forzarle a hacer cosas que no desee. El forzar más de lo adecuado puede aumentar la sensación de incomprensión o de culpa del paciente. En el trastorno adaptativo, en el trastorno distímico y, en menor medida en los episodios depresivos leves, sí suele ser posible encontrar actividades que aunque de entrada no motiven al paciente finalmente pueden ser relativamente placenteras. Si hemos observado que ha habido algo que ha distraído al paciente (no hace falta que haya llegado a serle divertido), sugerirle (no obligarle) que intente hacerlo con cierta regularidad es un planteamiento correcto. La finalidad de esta pauta es mejorar la calidad global del día, no curar el trastorno a base de su esfuerzo.
- Los familiares no deben modificar de forma muy marcada su funcionamiento diario. Si el paciente nota que su enfermedad ocasiona mucha distorsión en los allegados puede amentar el sentimiento de culpa. En los casos que el trastorno depresivo está en parte facilitado por la necesidad del paciente de obtener más muestras de afecto (por ejemplo, un paciente afecto de un trastorno distímico en el contexto de carácter muy emocional o dependiente de terceros), el que los allegados no modifiquen su funcionamiento diario facilita que no se perpetúe en el paciente esta forma anómala de solicitar afecto.
